Пандемия COVID-19 как повод пересмотреть политику «оптимизации» стационаров
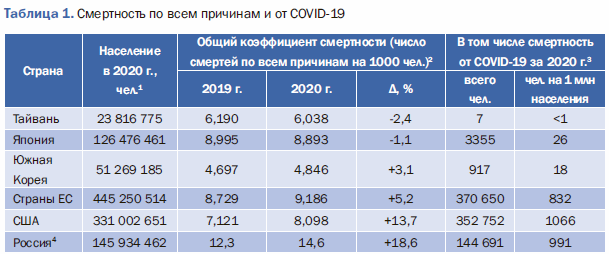
Источник: 1 – Worldometer. URL: https://www.worldometers.info/world-population (дата обращения 21.05.2022). 2 – GitHub. URL: https://github.com/akarlinsky/world_mortality/blob/main/world_mortality.csv (дата обращения 21.05.2022). 3 – Johns Hopkins Coronavirus Resource Center (CRC). URL: https://coronavirus.jhu.edu/map.html (дата обращения 21.05.2022). 4 – Rosstat. URL: https://gks.ru/bgd/regl/b20_106/Main.htm (дата обращения 25.05.2022).
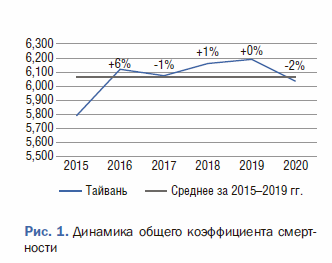 Источник: составлено авторами на основе: Worldometer. URL: https://www.worldometers.info/world-population (дата обращения 20.04.2022). Github. URL: https://github.com/akarlinsky/world_mortality/blob/main/world_mortality.csv (дата обращения 20.04.2022) |
 Источник: составлено авторами на основе: Worldometer. URL: https://www.worldometers.info/world-population (дата обращения 20.04.2022). Github. URL: https://github.com/akarlinsky/world_mortality/blob/main/world_mortality.csv (дата обращения 20.04.2022) |

Источник: составлено авторами на основе: Worldometer. URL: https://www.worldometers.info/world-population (дата обращения 20.04.2022). Github. URL: https://github.com/akarlinsky/world_mortality/blob/main/world_mortality.csv (дата обращения 20.04.2022)

Источник: Oxford Economics. URL: https://www.oxfordeconomics.com/ (дата обращения 25.04.2022).
При этом важно учитывать, что Южная Корея, Япония и Тайвань – густонаселенные страны со значительной долей пожилого населения, развитой городской и транспортной инфраструктурой, связанные с соседними государствами общими границами, а с миром – мощными потоками пассажиров, что значительно облегчает распространение COVID-19 [4]. Тем не менее Японии, Южной Корее и Тайваню до сих пор удается локализовать очаги заражения без значимых локдаунов [5, 6].
Успех Южной Кореи, Японии и Тайваня в противостоянии пандемии закономерно стал объектом многих исследований. Их авторы отмечают, с одной стороны, высокий уровень социальной институциональной эффективности государства всеобщего благосостояния в этих странах: защиту от потери работы и дохода (корпоративные субсидии для защиты занятости, прямые субсидии заработной платы, государственная поддержка самозанятых, активная политика на рынке труда), а также социальную защиту: одноразовые платежи и стимулирующие ваучеры, поддержка в уходе за детьми, помощь в оплате аренды жилья [7].

Источник: Всемирная организация здравоохранения. URL: https://www.who.int/data/gho/data/indicators/indicator-details/GHO/hospital-beds-(per-10-000-population) (дата обращения 21.05.2022).
C другой стороны, авторы исследований отмечают высокую эффективность пограничного
санитарного контроля и противоэпидемических служб, обеспечения средствами защиты, информирования населения и централизованного управления борьбой с пандемией, эффективной пропаганды мер безопасности для населения и универсального (всеобщего) охвата услугами здравоохранения, а также традиций [8–16].
Однако до последнего времени очень мало информации о том, как повлияла на эффективность борьбы с пандемией Южной Кореи, Японии и Тайваня обеспеченность их населения госпитальным коечным фондом, достаточность которого представляется значимым фактором в противостоянии пандемии, с точки зрения как оказания помощи больным COVID-19, так и сохранения доступности помощи при обычных заболеваниях. Кроме того, доступность стационарной помощи – ключевой фактор психологической защиты населения во время эпидемий, для которых характерны страх, беспокойство и паника [17].
Так, есть данные о том, что Южная Корея не страдает от нехватки больничных коек во время волн COVID-19 по той причине, что эта страна занимает 2-е место по количеству больничных коек среди стран ОЭСР [18]. В свою очередь, Япония занимает среди стран ОЭСР 1-е место по обеспеченности госпитальными койками населения, и благодаря этому обстоятельству она смогла обеспечить госпитализацию в стационар даже пациентов с легкими формами COVID-19 [19]. Обеспеченность населения стационарами представляется некоторым авторам из Тайваня ключом к успеху любой стратегии борьбы с COVID-19, поскольку они не только осуществляют диагностику и медицинскую помощь наиболее тяжелым пациентам, но также изолируют все подозрительные и неподтвержденные случаи, чтобы остановить передачу вируса [20]. Обеспеченность Тайваня больничными койками одна из самых высоких в мире – тем не менее во время вспышки заболеваемости на Тайване в мае 2021 г. (3862 случаев заболевания, 17 смертельных исходов) имели место случаи, когда спрос на больничные койки превышал имеющиеся ресурсы, и были сообщения о том, что пациенты с COVID-19 проходили лечение на открытом воздухе на территории больниц [21].

Источник: Всемирная организация здравоохранения. URL: https://www.who.int/data/gho/data/indicators/indicator-details/GHO/hospital-beds-(per-10-000-population) (дата обращения 21.05.2022).
C учетом ограниченности информации о влиянии обеспеченности госпитальным коечным фондом на эффективность противостояния COVID-19 национальных систем здравоохранения Южной Кореи, Японии и Тайваня было проведено их сравнение с другими развитыми странами и с Россией по плотности госпитальных коек.
Материал и методы
В табл. 3, 4 и на рис. 4 представлены изменения по годам показателя обеспеченности стационарными койками круглосуточного пребывания всех профилей развитых стран и России.В табл. 5 представлены данные о средней продолжительности госпитализации – показатель, который часто принято считать ключевым критерием экономической эффективности стационарного лечения.

Источник: OESD. URL: https://www.oecdilibrary.org/sites/0d8bb30aen/index.html?itemId=/content/component/0d8bb30a-en (дата обращения 15.05.2022); Statista. URL: https://www.statista.com/statistics/940911/taiwan-average-length-of-hospital-stay-of-national-health-insurance-beneficiaries/ (дата обращения 15.05.2022).

Источник: составлено авторами.
Обсуждение
Данные табл. 3, 4 и рис. 4 показывают следующее: если в последние десятилетия в большинстве развитых стран и в копирующей их опыт России коечный фонд ощутимо сокращался, то Япония сохраняла, а Южная Корея и Тайвань многократно наращивали свой госпитальный коечный фонд. В результате их средний показатель обеспеченности койками примерно в 3 раза выше, чем в остальных развитых странах и близок к показателю мобилизационного здравоохранения СССР (в 1990 г. – 137,4 койки на 10 000 человек). Отражает высокую обеспеченность коечным фондом и тот факт, что средняя продолжительность госпитализации в Японии, Южной Корее и в Тайване в 2 раза выше по сравнению со средним показателем развитых стран ОЭСР (см. табл. 5). Вероятно, столь высокий уровень обеспеченности населения этих стран ресурсами стационарной помощи не мог не найти отражения в росте эффективности противостояния пандемии: как в своевременной госпитализации всех нуждающихся в стационарном лечении больных СOVID-19 и сохранении планового лечения обычных болезней, так и в низком уровне страха и панических настроений в обществе.Однако, вопреки распространенному мнению о необходимости замещать стационарную помощь амбулаторными технологиями как важном факторе экономической эффективности здравоохранения [23], медицинские расходы Японии, Южной Кореи и Тайваня не являются рекордны-ми, а эти страны из года в год занимают почетные места в топ-15 индекса The Most Efficient Health Care агентства Bloomberg, рассчитываемого по соотношению национальных расходов на медицину и достигнутой продолжительности жизни (табл. 6). Более того, общие (национальные) расходы на здравоохранение Тайваня в доле ВВП (6,2% – 2018 г.) вполне сопоставимы с Россией (5,6% ВВП).

Источник: Bloomberg. URL: https://www.bloomberg.com/news/articles/2018-09-19/u-s-near-bottom-of-healthindex-hong-kong-and-singapore-at-top (дата обращения 08.05.2022).
$ППС – паритет покупательной способности (в долларах США).
Тем самым данные исследования ставят под вопрос обоснованность идущих с конца 1980-х гг. реформ в странах OЭСР, а с начала 1990-х гг. и в России, предусматривающих значительное сокращение госпитального коечного фонда (см. табл. 3) под предлогом роста экономической эффективности здравоохранения за счет замены сокращаемых больничных койко-мест расширением услуг дневных стационаров и центров амбулаторной хирургии [22–24], а также перепрофилированием стационарного коечного фонда для развития системы паллиативной помощи и ухода [25]. Данные исследования позволяют предположить, что данные меры ощутимо снизили мобилизационную готовность здравоохранения Российской Федерации к пандемии новой коронавирусной инфекции, потребовав в 2020 г. переноса сроков оказания плановой стационарной медицинской помощи населению [26], что не могло не отразиться на показателях общей смертности.
Выводы
- Важным фактором высокой мобилизационной готовности национальных систем здравоохранения Японии, Южной Кореи и Тайваня и их успеха в противостоянии пандемии СOVID-19 в 2020 г. до разработки вакцин и эффективных схем лечения этой новой болезни представляется высокая обеспеченность этих стран ресурсами стационарной помощи – примерно в 3 раза выше по сравнению с другими развитыми странами.
- При этом столь высокая обеспеченность коечным фондом Японии, Южной Кореи и Тайваня не находит прямого отражения в размере и эффективности их расходов на здравоохранение, которые сопоставимы или даже лучше по сравнению с другими развитыми странами, которые за последние десятилетия значительно сократили ресурсы стационарной помощи. Представляется, что этот факт требует дополнительных исследований и позволяет пересмотреть отношение как к стационарной помощи как к фактору затрат здравоохранения, так и к проводимой в Российской Федерации политике «оптимизации» стационаров.
СВЕДЕНИЯ ОБ АВТОРАХ
Рагозин Андрей Васильевич (Andrey V. Ragozin) – кандидат медицинских наук, директор Центра проблем организации, финансирования и межтерриториальных отношений в здравоохранении Института региональной экономики и межбюджетных отношений, Финансовый университет, Москва, Российская Федерация
Гришин Владимир Владимирович (Vladimir V. Grishin) – доктор экономических наук, профессор, главный научный сотрудник Центра проблем организации, финансирования и межтерриториальных отношений в здравоохранении Института региональной экономики и межбюджетных отношений, Финансовый университет, Москва, Российская Федерация
Глазунова Светлана Александровна (Svetlana A. Glazunova) – младший научный сотрудник Центра проблем организации, финансирования и межтерриториальных отношений в здравоохранении Института региональной экономики и межбюджетных отношений, Финансовый университет, Москва, Российская Федерация
Лин Шао Цинь (Shao Tsin Lin) – студент II курса специальности «лечебное дело» ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет), Москва, Российская Федерация
ЛИТЕРАТУРА
1. Дробот Е.В. Мировая экономика в условиях пандемии COVID-19: итоги 2020 года и перспективы восстановления // Экономические отношения. 2020. Т. 10, № 4. С. 937–960. DOI: https://doi.org/10.18334/eo.10.4.111375
2. Костин К.Б., Хомченко Е.А. Влияние пандемии COVID-19 на мировую экономику // Экономические отношения. 2020. Т. 10, № 4. С. 961–980. DOI: https://doi.org/10.18334/eo.10.4.111372
3. Зимовец А.В., Ханина А.В. Один год борьбы с коронавирусной пандемией COVID-19: анализ результатов // Экономика, предпринимательство и право. 2021. Т. 11, № 5. С. 1035–1046. DOI: https://doi.org/10.18334/epp.11.5.112114
4. Chookajorn T., Kochakarn T., Wilasang C. et al. Southeast Asia is an emerging hotspot for COVID-19 // Nat. Med. 2021. Vol. 27. P. 1495–1496. DOI: https://doi.org/10.1038/s41591-021-01471-x
5. Southeast Asia Kept COVID-19 Under Control For Most of the Pandemic. Now It’s Battling Worrying New Surges. Time [Electronic resource]. URL: https://time.com/6046172/southeast-asia-covid/ (date of access November 20, 2021)
6. Caballero-Anthony M. COVID-19 in Southeast Asia: Regional pandemic preparedness matters. Brookings [Electronic resource]. URL: https://www.brookings.edu/blog/order-from-chaos/2021/01/14/covid-19-in-southeast-asia-regional-pandemic-preparedness-matters/ (date of access November 28, 2021)
7. Soon S., Chou C.C., Shi S.J. Withstanding the plague: institutional resilience of the East Asian welfare state // Soc. Policy Adm. 2021. Vol. 55, N 2. P. 374–387. DOI: https://doi.org/10.1111/spol.12713
8. Kang JaHyun, Jang Yun, Kim JinWha, Han Si-Hyeon, Lee Ki, Kim Mukju et al. South Korea’s responses to stop the COVID-19 pandemic // Am. J. Infect. Control. 2020. Vol. 48, N 9. P. 1080–1086. DOI: https://doi.org/10.1016/j.ajic.2020.06.003
9. Chiu Wen-Ta, Laporte R.P., Wu J. Determinants of Taiwan’s early containment of COVID-19 incidence // Am. J. Public Health. 2020. Vol. 110. P. 943–944. DOI: https://doi.org/10.2105/AJPH.2020.305720
10. Wang C.J., Ng C.Y., Brook R.H. Response to COVID-19 in Taiwan: big data analytics, new technology, and proactive testing // JAMA. 2020. Vol. 323, N 14. P. 1341–1342. DOI: https://doi.org/10.1001/jama.2020.3151
11. Kuo Chun-Chien. COVID-19 in Taiwan: economic impacts and lessons learned // Asian Economic Papers. 2021. Vol. 20, N 2. P. 98–117. DOI: https://doi.org/10.1162/asep_a_00805
12. Tashiro A. Shaw R. COVID-19 pandemic response in Japan: what is behind the initial fl attening of the curve? // Sustainability. 2020. Vol. 12. P. 5250. DOI: https://doi.org/10.3390/su12135250
13. Sayeed U.B., Hossain A. How Japan managed to curb the pandemic early on: lessons learned from the fi rst eight months of COVID-19 // J. Glob. Health. 2020. Vol. 10, N 2. Article ID 020390. DOI: https://doi.org/10.7189/jogh.10.020390
14. Suppasri A. et al. Perceptions of the COVID-19 pandemic in Japan with respect to cultural, information, disaster and social issues // Prog. Disaster Sci. 2021. Vol. 10. Article ID 100158. DOI: https://doi.org/10.1016/j.pdisas.2021.100158
15. Botto K. The coronavirus pandemic and South Korea’s global leadership potential. Carnegie Endowment for International Peace [Electronic resource]. URL: https://carnegieendowment.org/2020/12/15/coronavirus-pandemic-and-south-korea-s-globalleadership-potential-pub-83408 (date of access November 01, 2021)
16. Chen S.C. Taiwan’s experience in fi ghting COVID-19 // Nat.Immunol. 2021. Vol. 22. P. 393–394. DOI: https://doi.org/10.1038/s41590-021-00908-2
17. Person B., Sy F., Holton K., Govert B., Liang A. Fear and stigma: the epidemic within the SARS outbreak // Emerg. Infect. Dis. 2004. Vol. 10, N 2. P. 358–363.
18. Yoo K.J., Kwon S., Choi Y., Bishai D.M. Systematic assessment of South Korea’s capabilities to control COVID-19 // Health Policy. 2021. Vol. 125, N 5. P. 568–576. DOI: https://doi.org/10.1016/j.healthpol.2021.02.011
19. Shimizu K., Negita M. Lessons learned from Japan’s response to the fi rst wave of COVID-19: a content analysis // Healthcare (Basel). 2020. Vol. 8, N 4. P. 426. DOI: https://doi.org/10.3390/healthcare8040426 PMID: 33114264; PMCID: PMC7711542.
20. Chang Y.T., Lin C.Y., Tsai M.J., Hung C.T., Hsu C.W., Lu P.L. et al. Infection control measures of a Taiwanese hospital to confront the COVID-19 pandemic // Kaohsiung J. Med. Sci. 2020. Vol. 36, N 5. P. 296–304. DOI: https://doi.org/10.1002/kjm2.12228
21. Cheng T.-M., Propper C. How has Taiwan navigated the pandemic? // Health, Physical Mental. 2021. Dec 1. [Electronic resource]. URL: https://www.economicsobservatory.com/how-hastaiwan-navigated-the-pandemic (date of access November 26, 2021)
22. Салтман Р.Б., Фигейрас Дж. (ред.). Реформы системы здравоохранения в Европе. Анализ современных стратегий : пер. с англ. Москва : ГЭОТАР Медицина, 2000.
23. Vitikainen K., Linna M., Street A. Substituting inpatient for outpatient care: What is the impact on hospital costs and efficiency? // Eur. J. Health Econ. 2010. Vol. 11. P. 395–404. DOI: https://doi.org/10.1007/s10198-009-0211-0
24. Шишкин С.В. Реформа финансирования российского здравоохранения // Научные труды Фонда «Институт экономической политики им. Е.Т. Гайдара». 2000. № 25 [Электронный ресурс]. URL: https://cyberleninka.ru/article/n/reforma-finansirovaniyarossiyskogo-zdravoohraneniya (дата обращения: 29.11.2021)
25. Система здравоохранения: что можно изменить уже сегодня / под ред. В.В. Омельяновского. Москва : Наука, 2021. 72 с.
26. Письмо Минздрава России, ФФОМС от 25.03.2020 № 11-8/и/2-3524/4059/30/и «Об оказании медицинской помощи в случае заболевания, вызванного COVID-19».
 Высшая школа организации и управления здравоохранением
Высшая школа организации и управления здравоохранением