Анализ младенческой смертности в Уральском федеральном округе по итогам 2022 г.
Хорошо известно и очевидно, что основной вклад в младенческую смертность вносит неонатальная смертность (НС), которая, в свою очередь, определяется ранней неонатальной смертностью (РНС). Необходим регулярный анализ этих показателей, структуры НС по причинам, в том числе с учетом весовой категории новорожденных и уровня учреждений родовспоможения, с целью выявления вероятных организационных проблем и их решения.
Цель исследования – анализ младенческой смертности в субъектах Уральского федерального округа (УФО) по итогам 2022 г.
Дизайн: ретроспективное статистическое исследование.
Материал и методы
В ходе сравнительного анализа младенческой смертности были изучены следующие статистические показатели в каждом субъекте УФО по итогам 2022 г.: число родившихся живыми; показатели младенческой смертности и ее составляющих, в том числе в сравнении с 2021 г.; структура НС по причинам; структура РНС с учетом массы тела новорожденных при рождении и группы медицинского учреждения.Результаты
По итогам 2022 г. отмечено снижение числа родившихся живыми младенцев во всех субъектах УФО (табл. 1). При сравнении абсолютных значений наиболее значимое снижение числа родившихся живыми отмечено в Свердловской (меньше на 3034/в 1,1 раза) и Курганской областях (меньше на 1015/в 1,16 раза). Из 6 регионов наименьшее снижение числа родившихся живыми – в 1,04 раза – зафиксировано в Тюменской области, Ханты-Мансийском (ХМАО) и Ямало-Ненецком автономных округах (ЯНАО). В целом по УФО по итогам 2022 г. в сравнении с 2021 г. число родившихся живыми меньше на 8050 младенцев (в 1,07 раза, или на 5,3%). Подобная динамика наблюдалась в течение последних 3 лет – ежегодно рождалось в среднем меньше в 1,1 раза по сравнению с предыдущим годом.Таблица 1. Число родившихся живыми в регионах Уральского федерального округа
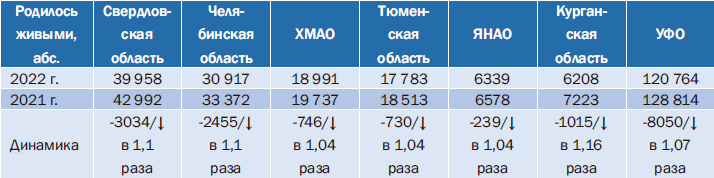
Здесь и в табл. 2–6 : расшифровка аббревиатур дана в тексте.
Одним из аспектов, представляющих интерес для анализа, является число рождений экстремально недоношенных младенцев с учетом уровня родовспомогательных учреждений (табл. 2).
Таблица 2. Удельный вес экстремально недоношенных, родившихся в учреждениях разных уровней, %
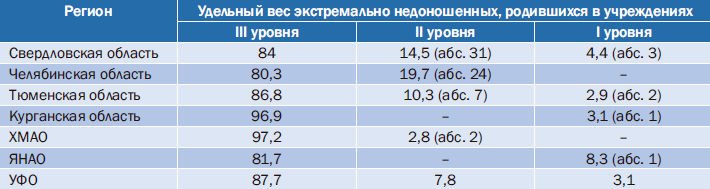
Анализ показателей младенческой смертности выявил определенные особенности в субъектах УФО (табл. 3).
Таблица 3. Показатели младенческой смертности в субъектах Уральского федерального округа (2021–2022 гг.)
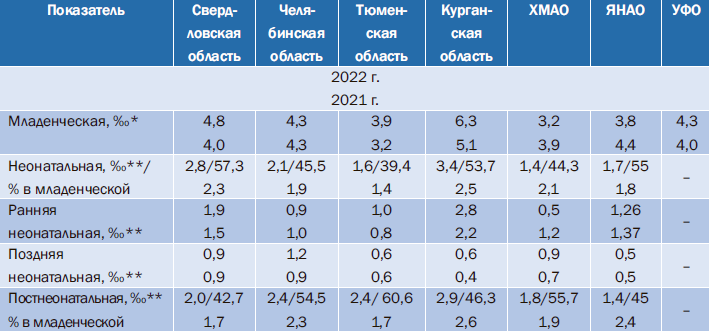
Примечание. * – данные Росстата; ** – сведения из субъектов УФО.
В 2 регионах, ХМАО и ЯНАО, по итогам 2022 г. отмечено снижение показателя младенческой смертности в сравнении с 2021 г. Так, в ХМАО показатель младенческой смертности снизился в 1,2 раза – с 3,9 до 3,2‰, что обусловлено преимущественным снижением показателя РНС в 2,4 раза, а также несколько меньшим уровнем постнеонатальной смертности. В ЯНАО показатель младенческой смертности снизился в 1,4 раза – с 4,4 до 3,8‰, преимущественно за счет постнеонатальной смертности – меньше в 1,8 раза; уровень НС также несколько ниже без достоверной разницы в абсолютных числах.
В 3 субъектах УФО зафиксировано повышение показателя младенческой смертности. Наиболее высокий показатель младенческой смертности зафиксирован в Курганской области –6,3‰; его повышение обусловлено преимущественно приростом уровня НС – в 1,3 раза, за счет прироста и ранней, и поздней НС; показатель постнеонатальной смертности также отмечен незначительным приростом, но без достоверной разницы в абсолютных числах.
В Свердловской области повышение показателя младенческой смертности обусловлено приростом уровня РНС – в 1,2 раза, а также постнеонатальной смертности – в 1,12 раза. В Тюменской области повышение показателя младенческой смертности обусловлено преимущественно увеличением показателя постнеонатальной смертности – в 1,3 раза, который в структуре младенческой смертности составил 60,6%. В Челябинской области показатель младенческой смертности аналогичен показателю прошлого года при некотором снижении всех ее составляющих в абсолютных числах, с превалированием постнеонатальной смертности над неонатальной – 54,5 и 45,5% соответственно в структуре младенческой смертности.
Возрастная структура младенческой смертности в регионах различна. Так, неонатальная смертность преобладает над постнеонатальной в Свердловской и Курганской областях, а также в ЯНАО, что соответствует критериям Всемирной организации здравоохранения (ВОЗ)1. В Челябинской, Тюменской областях и в ХМАО постнеонатальная смертность превалирует над неонатальной.
НС как основная составляющая младенческой смертности требует отдельного анализа с учетом различных аспектов. И такой анализ выявил определенные особенности в регионах УФО. В Свердловской области повышение показателя НС в сравнении с 2021 г. (2,8 и 2,3‰ соответственно) обусловлено приростом показателя РНС в 1,2 раза, показатель поздней неонатальной смертности зафиксирован на прежнем уровне; в структуре НС ранняя составила 70,2%, поздняя – 29,8%.
В Челябинской области повышение показателя НС по сравнению с 2021 г. (2,1 и 1,9‰ соответственно) обусловлено относительным приростом поздней НС, при этом РНС несколько ниже уровня 2021 г.; в структуре НС преобладает поздняя – 58,1%, ранняя составила 41,9%.
В Тюменской области умеренное повышение показателя НС в сравнении с 2021 г. отмечено за счет прироста РНС с 0,8 до 1,0‰; тем не менее для данного показателя это достаточно низкий уровень; в структуре НС ранняя составила 60,7%, поздняя – 39,3%.
В Курганской области повышение показателя НС до 3,4‰ по сравнению с 2,5‰ в 2021 г. обусловлено приростом уровня и ранней, и поздней НС; ранняя неонатальная составила 81,8% в структуре НС, поздняя – 18,2%.
В ХМАО снижение показателя НС обусловлено снижением РНС в 2,4 раза, что обусловило рекордные 0,5‰; в структуре НС преобладает поздняя неонатальная – 73%, РНС составила 37%.
В ЯНАО показатель НС снизился незначительно в сравнении с 2021 г. – 1,7 и 1,8‰ соответственно, без достоверной разницы в абсолютных значениях.
Структура НС по причинам также выявила определенные различия в субъектах УФО (табл. 4).
Таблица 4. Структура неонатальной смертности (НС)
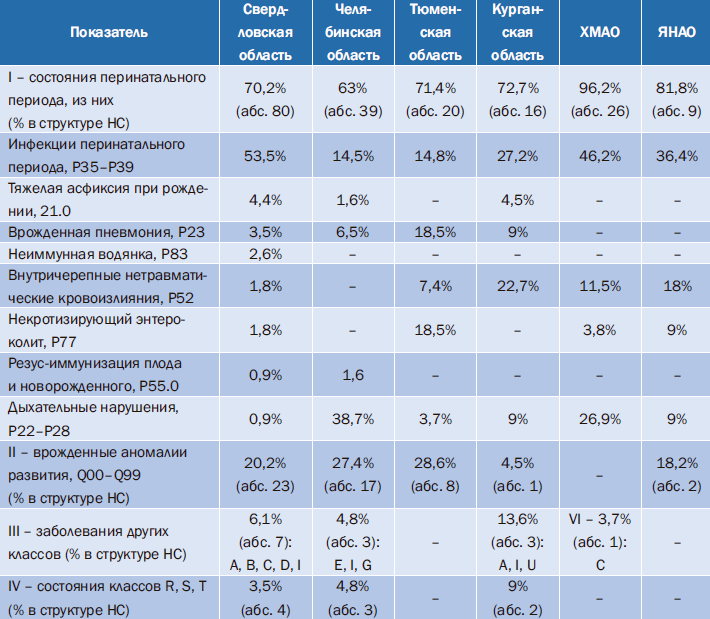
Врожденные пневмонии занимают 1-е место в группе СПП в Тюменской области, не намного опережая инфекции перинатального периода, 3-е место – в Свердловской, Челябинской и Курганской областях, в ХМАО и ЯНАО отсутствуют в структуре НС.
Асфиксия тяжелой степени при рождении, значительно уступая по удельному весу инфекциям перинатального периода, занимает 2-е место в Свердловской области; по одному случаю зафиксировано в Челябинской и Курганской областях; отсутствует в структуре НС в других субъектах УФО.
Группа дыхательных нарушений перинатального периода (Р22.0, Р24, Р27, Р28) лидирует в Челябинской области, на 2-м месте в ХМАО, в других регионах представлена единичными случаями. Непосредственно респираторный дистресс-синдром недоношенных (Р22.0), как ключевая нозология, определяющая смертность недоношенных, представлен единичными случаями практически во всех регионах, за исключением вышеуказанных.
Нетравматические внутрижелудочковые кровоизлияния занимают 2-е место в группе СПП в Курганской области превалируя по абсолютным значениям в сравнении с другими регионами УФО, в которых они представлены единичными случаями.
Некротизирующий энтероколит представлен единичными случаями в Свердловской области и ХМАО, отсутствует в структуре НС в Челябинской, Курганской областях и в ЯНАО; в Тюменской области эта нозология делит 1-е место с врожденными пневмониями, что требует сугубого анализа своевременности хирургической помощи новорожденным.
Резус-иммунизация плода и новорожденного тяжелой степени зафиксирована по одному случаю в Свердловской и Челябинской областях, отсутствует в структуре НС в других субъектах УФО.
Другие классы заболеваний в структуре НС в первую очередь представлены врожденными пороками развития (ВПР), традиционно занимающими 2-е ранговое место после состояний перинатального периода. Удельный вес ВПР в структуре НС достаточно высок в 3 регионах: в Тюменской области – 28,6%, Челябинской – 27,4%, Свердловской – 20,2%. В Курганской области и ЯНАО неонатальная смертность от врожденных пороков развития представлена единичными случаями; в ХМАО ВПР отсутствуют в структуре смертности в период новорожденности.
Нозологии других классов во всех регионах представлены единичными случаями, отсутствуют в Тюменской области и в ЯНАО. Из них обращают на себя особое внимание следующие случаи: в Свердловской области – случаи врожденной инфантильной фибросаркомы (С49.8) и врожденной гигантской тератомы (D48.7); в Челябинской области – случай кистозного фиброза (Е84.1, вариант муковисцидоза); в Курганской области – случай смерти новорожденного от новой коронавирусной инфекции (U07.1).
Нозологии классов S–T (травмы, отравления…) и R (R95 – внезапная смерть грудного ребенка), т.е. немедицинские причины смерти, представлены единичными случаями в Свердловской, Челябинской, Курганской областях, отсутствуют в Тюменской области, ХМАО и ЯНАО.
Традиционно при анализе НС особое внимание уделяется ранней НС, так как этот показатель учитывается в структуре и младенческой, и перинатальной смертности. Анализ РНС с учетом уровня родовспомогательных учреждений показывает, что во всех регионах преобладающее большинство новорожденных, в том числе недоношенных с экстремально низкой массой тела (ЭНМТ), умерло в перинатальных центрах III уровня (табл. 5). Несмотря на это, единичные случаи РНС, прошедшие в учреждениях II и I уровня, как правило, отрицательно отражаются на показателях РНС и НС в целом, а в итоге – на показателе младенческой смертности. Отсутствие случаев РНС в родильных домах II и I уровня в Тюменской области и ХМАО свидетельствует о том, что маршрутизация беременных группы высокого перинатального риска в данных субъектах адекватна и соблюдается в соответствии с региональным приказом.
Таблица 5. Ранняя неонатальная смертность (РНС) недоношенных с экстремально низкой массой тела (ЭНМТ) в зависимости от уровня оказания медицинской помощи, %
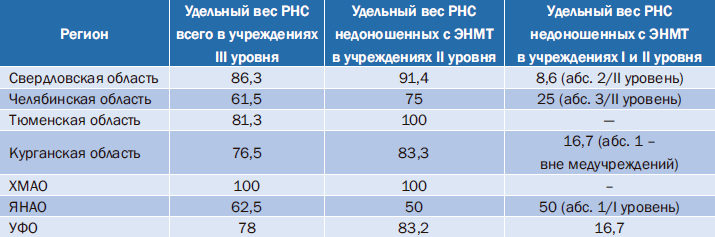
Таблица 6. Ранняя неонатальная смертность (РНС) с учетом массы тела (Мт) новорожденных, %
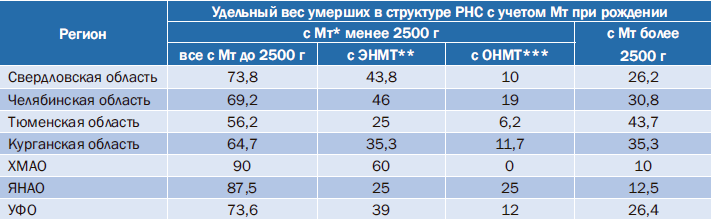
Примечание. * – масса тела при рождении; ** – экстремально низкая масса тела; *** – очень низкая масса тела.
Так, именно группа экстремально недоношенных определяет РНС в Свердловской (43,8%), Челябинской (46%) областях и в ХМАО (60%).
В Тюменской области и ЯНАО экстремально недоношенные составляют всего четверть в структуре РНС. При этом удельный вес новорожденных с массой тела более 2500 г в Тюменской области составляет 43,7%, и это достаточно высокий показатель в сравнении с удельным весом группы с массой тела менее 2500 г – 56,2%, в том числе в сравнении с удельным весом этих групп в других регионах. В Курганской области группа экстремально недоношенных и группа с массой тела более 2500 г составляют по 35,3%; в целом в структуре РНС доминирует общая группа с массой тела менее 2500 г.
Выводы
2. Учитывая достаточно высокий удельный вес рождений экстремально недоношенных, а также случаи смертности этих пациентов в родовспомогательных учреждениях I и II уровня, необходимо дальнейшее совершенствование наблюдения и обследования беременных группы высокого риска и их своевременной маршрутизации в учреждения родовспоможения III уровня.
3. Младенческая смертность определяется НС, прежде всего РНС недоношенных новорожденных, из которых преобладает группа экстремально недоношенных.
4. В тех субъектах УФО, где отмечено повышение показателя РНС, необходим тщательный контроль качества оказания медицинской помощи беременной, роженице и новорожденному на всех этапах, в каждом случае, особенно в учреждениях I и II уровня, а также анализ количественной динамики и причин сверхранних преждевременных родов.
5. В тех регионах, где удельный вес новорожденных с массой тела более 2500 г в структуре НС достаточно высок в сравнении с удельным весом группы с массой тела менее 2500 г также необходим анализ качества оказания медицинской помощи беременной, роженице и новорожденному на всех этапах.
6. В тех субъектах, где удельный вес ВПР в структуре НС достаточно высок, необходимы дальнейшее совершенствование пренатальной диагностики и индивидуальный подход к ведению беременности в каждом случае пренатально выявленного порока развития у плода.
7. В тех субъектах, где поздняя неонатальная смертность преобладает над ранней неонатальной и/или постнеонатальная смертность превалирует над неонатальной, необходим тщательный детальный анализ истинных причин смерти внутри классификационных рубрик Международной классификации болезней совместно с патологоанатомической службой региона, а также анализ структуры смертности детей старше 1 мес и своевременности их маршрутизации в реанимационные отделения и педиатрические стационары.
1 «В структуре младенческой смертности, согласно критериям ВОЗ, закономерно преобладает неонатальная смертность (70–80%), которая, в свою очередь, определяется ранней неонатальной; постнеонатальная смертность является наиболее управляемой и в структуре младенческой смертности должна составлять не более 20–30%. В странах Евросоюза уровень младенческой смертности 4,1‰ соответствует показателю постнеонатальной смертности 1,4‰», – отмечает Л.П. Суханова, ведущий научный сотрудник ЦНИИ организации и информатизации здравоохранения.
СВЕДЕНИЯ ОБ АВТОРАХ
Долгих Елена Владимировна (Elena V. Dolgikh) – кандидат медицинских наук, и.о. ведущего научного сотрудника отдела разработки и внедрения новых медико-организационным форм перинатальной помощи, ФГБУ «НИИ ОММ» Минздрава России, Екатеринбург, Российская Федерация
Башмакова Надежда Васильевна (Nadezhda V. Bashmakova) – заслуженный врач РФ, доктор медицинских наук, профессор, главный внештатный акушер-гинеколог Уральского федерального округа; главный научный сотрудник, ФГБУ «НИИ ОММ» Минздрава России, Екатеринбург, Российская Федерация
https://orcid.org/0000-0001-5746-316Х
Мальгина Галина Борисовна (Galina B. Malgina) – заслуженный врач РФ, доктор медицинских наук, профессор, директор, ФГБУ «НИИ ОММ» Минздрава России, Екатеринбург, Российская Федерация
https://orcid.org/0000-0002-5500-6296
Давыденко Наталья Борисовна (Natalia B. Davydenko) – кандидат медицинских наук, руководитель отдела разработки и внедрения новых медико-организационным форм перинатальной помощи, ФГБУ «НИИ ОММ» Минздрава России, Екатеринбург, Российская Федерация
https://orcid.org/0000-0002-1617-5521
 Высшая школа организации и управления здравоохранением
Высшая школа организации и управления здравоохранением